博文
212 新冠肺炎:病毒学、变异株和疫苗
||
新冠肺炎:病毒学、变异株和疫苗
截至2022年1月25日,已有超过3.49亿人被确诊感染新冠肺炎病毒,超过559万人被证实死于新型冠状病毒引起的疾病。新冠肺炎疫情引发了广泛的全球努力,研究病毒的分子进化,并开发疫苗以防止其传播。尽管严格确定新型冠状病毒的传染性仍然是难以捉摸的,由于该病毒的不断演变,已经采取措施来了解其基因组、结构和新出现的基因突变。新型冠状病毒基因组由几个开放阅读框和结构蛋白组成,包括用于进入宿主细胞必需的刺突蛋白。截至2022年1月25日,世界卫生组织报告了5个令人关切的变异株、两个令人关注的变异株和三个正在监测的变异株。与正常人相比,这些变异株中包含的突变增加了传染性、疾病的严重性和中和抗体的逃逸能力。目前的疫苗策略,包括加强接种,提供了对严重疾病的保护。截至2022年1月24日,已有33种疫苗获准在197个国家批准使用。在这篇综述中,我们讨论了新型冠状病毒和它的变异株,突出了突变如何提供增强传播能力和造成疾病的能力。这篇综述还概述了目前世界各地使用的疫苗,为每种疫苗的免疫原性和有效性提供了证据。
介绍
七种冠状病毒可以感染人类,它们都属于α或β亚群,包括229 e(α)、NL63(α)、OC43(β)和hku 1(β)。在过去二十年中,已经出现并导致严重疾病的三种值得注意的β冠状病毒(2002年严重急性呼吸综合征冠状病毒(SARS-CoV)、2011年中东呼吸综合征冠状病毒(MERS-CoV)、严重急性呼吸综合征2(covid-19),它们导致多种疾病和世界范围内的死亡。 SARS-CoV-2是covid-19疫情的病原体,两年内已造成超过大约有559万人死亡,并导致数百万人患多系统疾病。
所有的病毒都会随着时间的推移而变化和变异,大多数变化几乎没有影响。然而,一些突变可能会改变其致病性或传播潜力,因此可能增加疾病的严重程度或阻碍疫苗和治疗策略的有效性。世界卫生组织将引起关注的变异株归类为增加传播性、疾病严重程度或毒力,或降低公共卫生措施、诊断、治疗或疫苗有效性的新型冠状病毒变异株。感兴趣的变异株是具有遗传变化的变异株,预测这些变异株会增强病毒的毒力和传播能力,这些变异株已被确认会在多个国家引起群体传播,并对全球公共卫生构成可能的风险。最后,受监测的变异株是那些具有被怀疑影响病毒特征的基因变化的变异株,目前还不清楚其表型或流行病学影响。受监控的变异株通常不会被分配名称,直到它们被升级为感兴趣或关注的变异株。关注变异株、感兴趣变异株和受监控变异株的完整工作定义可在世卫组织新型冠状病毒变异株跟踪网站(www.who.int/en/activities/tracking-SARS-CoV-2-variants/)。截至2022年1月25日,世卫组织报告了5种令人担忧的变异株(α、β、γ、δ和ω),两种令人关注的变异株(λ和μ),以及3种正在监测的变异株。以前令人关注的变异株、感兴趣的变异株或受监测的变异株被重新分类为“以前受监测的变异株”,因为这些变异株不再传播,对流行病学影响很小,或没有相关特性。自新冠肺炎疫情开始以来,有效的新冠肺炎疫苗在世界各地迅速推广。截至2022年1月24日,已有33种疫苗被批准在197个国家使用,其中10种疫苗获得了世卫组织的紧急使用上市许可。
在这篇综述中,我们提供了新型冠状病毒基因组和结构的概述,描述了这些因素如何使病毒感染宿主细胞并在宿主细胞内复制,然后概述了新型冠状病毒变异株如何增强这些能力。接下来,我们检查了世界各地疫苗开发的现状,并提供了加强接种有效性的证据。
来源和选择标准
我们在PubMed和Embase数据库中搜索了2020年1月1日至2022年1月25日之间发表的新冠肺炎相关文章以及2000年1月1日以后发表的一般冠状病毒相关文章。我们的搜索条件包括新型冠状病毒,新冠肺炎,具体条件包括病毒学、基因组、变异株和疫苗。另外,具体的搜索词在在线补充文件1中概述。我们使用相关数据库,包括who.int、gov.uk和ecdc.europa. eu/en,进一步手动搜索其它文章和数据。由于涉及新型冠状病毒的文献的快速出现,我们也搜索了预印本数据库,包括MedRxiv和BioRxiv。我们通过不同的标准选择研究(在线补充文件1),由于这里讨论的各种主题。总的来说,研究是根据出版期刊的质量和影响因子选择的,具有大样本量的真实世界研究最令人感兴趣。
新冠肺炎病毒传播、临床表现和遗传易感性
新型冠状病毒主要通过呼吸道飞沫传播,通过密切接触、咳嗽或打喷嚏在人与人之间传播。病毒也可以通过空气传播、污染物传播和其它方式传播,如通过尿液和粪便等生物材料传播。新型冠状病毒可以在表面存活,也可以长时间悬浮在空气中存活。事实上,在塑料、不锈钢和玻璃表面上,病毒的半衰期分别约为5.3、4.4和4.2小时,新型冠状病毒变异株之间没有差异。虽然可以在无生命的表面检测新型冠状病毒数小时甚至数天,但由于水滴(病毒的生存环境)的蒸发,病毒的滴度会迅速下降。防护措施,包括使用个人防护设备,保持室内通风,消毒手和表面,可以有效地限制新型冠状病毒的传播。
一旦进入呼吸道,新型冠状病毒就会感染支气管上皮的纤毛细胞、粘液分泌细胞和棒状细胞、肺内的1型肺细胞和结膜粘膜。新冠肺炎的临床表现是非特异性和异质性的,感染可导致多种临床症状。经过4-14天的潜伏期后,症状从轻微到严重不等,在某些情况下,可导致死亡。最常见的新冠肺炎症状包括发烧、咳嗽、呼吸困难和疲劳,同时报告了肌痛、胃肠问题、认知缺陷和其它症状。无症状的个体也可以检测出新冠肺炎阳性。尽管整个人群都易受新冠病毒感染,但普通人群中的一些亚群更容易出现较差的临床结果。
已确定与covid-19住院、严重疾病和致命结局相关的危险因素。与老年、男性、属于一个种族的少数群体,以及患病,包括糖尿病、高血压和肺病,恶性肿瘤和免疫缺陷都与更严重的新冠肺炎病毒有关。新冠肺炎症状的持续时间和治疗也会对疾病的严重程度以及康复后的急性和长期结果产生深远的影响。宿主的遗传背景被认为对新冠肺炎的易感性和严重性有影响,这可能解释了在看似相似的个体中可能出现的广泛的临床表现。一项荟萃分析,包括562名跨多个家系的新冠肺炎患者,确定了4个与新冠肺炎易感性相关的基因位点(SLC6A20,RPL24,ABO,PLEKHA4)和9个与严重新冠肺炎风险增加相关的基因位点(LZTFL1、FOXP4、TMEM65、OAS1、KANSL1、TAC4、DPP9、RAVER1和IFNAR2)。同时,全基因组协会-横跨欧洲、美国和英国的研究发现,三号染色体上的一个基因簇(chr3p21.31)与新冠肺炎的易感性和严重性密切相关。血管紧张素转换酶2 (ACE2)受体和跨膜丝氨酸蛋白酶2 (TMPRSS2)也显示出增强新型冠状病毒的进入,在少数民族人群中可以看到不同的多形性,这可能部分解释了为什么某些民族更容易感染严重的新冠肺炎。ACE2受体水平升高也与新冠肺炎的其它危险因素相关,包括吸烟和年龄增长。使用多基因风险评分可能有助于确定个体发展为新冠肺炎引起的严重疾病的风险。多基因风险评分根据一个人拥有的基因组变异株总数来推断其对某种疾病的易感性或发展风险。确定包括共病在内的多基因风险评分,如慢性阻塞性肺病,或其它方面如凝血因子,可以提高这些分数在确定一个人的严重新冠肺炎风险方面的有用性。
新型冠状病毒病毒学
新型冠状病毒是一种正链RNA病毒,属于冠状病毒科。冠状病毒具有冠状外观,是已知最大的RNA病毒,被认为主要感染脊椎动物。新型冠状病毒属于冠状病毒的β属,其基因组大小从29.8到29.9 kb不等。人类冠状病毒基因组由可变数量的开放阅读框(orf)组成。遵循典型的5’到3’顺序,新型冠状病毒基因组的开始三分之二包含两个ORF1a和ORF1b,它们在宿主细胞内,在粗面内质网被翻译成多聚蛋白1a (pp1a)和多蛋白1ab (pp1ab)。这些多蛋白被切割成16种非结构蛋白(nsp): nsp1-11,来自pp1a和nsp12-16,来自pp1ab。nsp1的蛋白水解释放迅速发生,这使得它能够通过诱导细胞mRNA降解来干扰宿主细胞的翻译过程。Nsp2-16包含病毒的复制和转录复合物,并编码具有许多功能的多种酶,包括蛋白酶、解旋酶、聚合酶、核酸外切酶和核酸内切酶、N7-甲基转移酶和2 ' O-甲基转移酶以及去泛素化酶。
人类冠状病毒基因组的最后三分之一包含编码结构蛋白和辅助蛋白的基因。这里编码的四种主要结构蛋白是核衣壳蛋白(N)、膜蛋白(M)、包膜蛋白(E)和刺突糖蛋白(S)。N蛋白与病毒RNA基因组相关,参与RNA合成调节,并在病毒出芽期间与M蛋白相互作用。M蛋白对病毒组装很重要,它包含一个投射到包膜外表面的短N-末端结构域和一个长的内部C-末端。E蛋白的功能在很大程度上是未知的;然而,与N和M蛋白一起,它是病毒装配和释放所必需的。最后,S蛋白赋予冠状病毒特有的刺突,这些刺突构成了冠状外观。这种蛋白质穿过病毒包膜,高度糖基化,并调节宿主细胞膜受体结合以及病毒和细胞膜的融合。新型冠状病毒基因组最接近3’端的三分之一编码的11个辅助蛋白的功能还不完全清楚。这些辅助蛋白由ORF3a、ORF3b、ORF3c、ORF3d、ORF6、ORF7a、ORF7b、ORF8、ORF9b、ORC9c和ORF10基因。这些蛋白质中的一些,包括ORF3b、ORF6、ORF7a和ORF8,是干扰素的拮抗剂,其损害宿主细胞的免疫反应,而ORF3a可能促进病毒释放并通过胱天蛋白酶-3激活参与宿主细胞的凋亡。已知ORF9b和ORF9c通过与宿主细胞器相互作用来抑制宿主抗病毒反应,然而对ORF3c、ORF7b和ORF10功能的清楚理解仍然不清楚。图1(A,B)描绘了新型冠状病毒的基因组和结构。



图1 新型冠状病毒的基因组和结构。(A)新型冠状病毒基因组和刺突蛋白的氨基酸组成。新型冠状病毒基因组长约30 000个碱基对(bp ),由开放阅读框(ORF)和病毒结构所必需的元件组成。S蛋白负责结合和进入宿主细胞。SARS-CoV-2变异株包含各种S蛋白非同义突变,这些突变导致受体结合结构域(橙色括号内的文字)和S1/S2亚单位界面(黑色括号内的文字)中的氨基酸变化,这已被证明增强了病毒的传播性。相关变量包括α、β、γ、δ和ω。新型冠状病毒结构。(B)新型冠状病毒是一种RNA病毒,具有冠状外观,包含四种主要结构蛋白:核衣壳(N)、刺突(S)、包膜(E)和基质(M)。(C)病毒S蛋白与人血管紧张素转换酶2 (ACE2)的相互作用。为了进入宿主细胞,新型冠状病毒蛋白直接与人ACE2受体相互作用。S蛋白的受体结合域(RBD)与ACE2紧密结合。(D)蛋白质结构。S蛋白从新型冠状病毒主体突出,由两个亚单位组成:S1和S2。S1包含直接与人ACE2受体相互作用的RBD,而S1/S2界面包含弗林蛋白酶切割位点,该位点被切割以允许S2与宿主细胞膜融合。RBD和S1/S2界面都包含传播性增加的突变,这些突变隐藏在令人担忧的变异株中
S糖蛋白由两个功能不同的亚单位(S1和S2)组成,是病毒进入宿主细胞所必需的。该蛋白质的N-末端S1结构域包含受体结合结构域(RBD ),其直接与宿主细胞上的ACE2受体相互作用,该受体是SARS-Cov-2用于细胞进入的主要受体。C-末端S2结构域融合宿主和病毒膜,以允许病毒基因组进入宿主细胞。三聚体S复合物的亚基处于闭合(融合前阶段)或开放(融合后阶段)构象,其中一个亚基总是处于开放构象以允许ACE2识别和结合。RBD本身由五条反平行的β链组成,周围被几个α螺旋包围。从封闭到开放的构象,RBD经历了结构重排,球状头部顺时针旋转,从而改变了它的势能面。一旦定位,RBD内的许多残基与ACE2受体的残基形成氢键或盐桥,允许为了紧密结合,而RBD的凹形结构允许有三个不同的结合区域。在S蛋白和宿主细胞受体结合后,宿主细胞蛋白酶切割S蛋白,导致S2结构域的释放,从而允许融合和细胞进入。图1 (C,D)显示了S蛋白的结构和功能。
ACE2受体在整个人体的许多类型细胞中表达,包括肺、口腔和鼻腔粘膜、心脏、胃肠道、肾、肝、脾和脑,突显出新型冠状病毒可能造成的广泛感染。同时,TMPRSS2,一种宿主细胞蛋白酶,促进病毒和宿主细胞膜的融合,并可能在病毒的呼吸道传播中起作用。宿主细胞组织蛋白酶L也可能通过切割S蛋白帮助新型冠状病毒细胞进入。事实上,一种临床批准的蛋白酶抑制剂已被证明能阻断新型冠状病毒细胞的进入。图 2描绘了新型冠状病毒进入并在其中复制的机制,以及总结了宿主细胞的免疫反应。
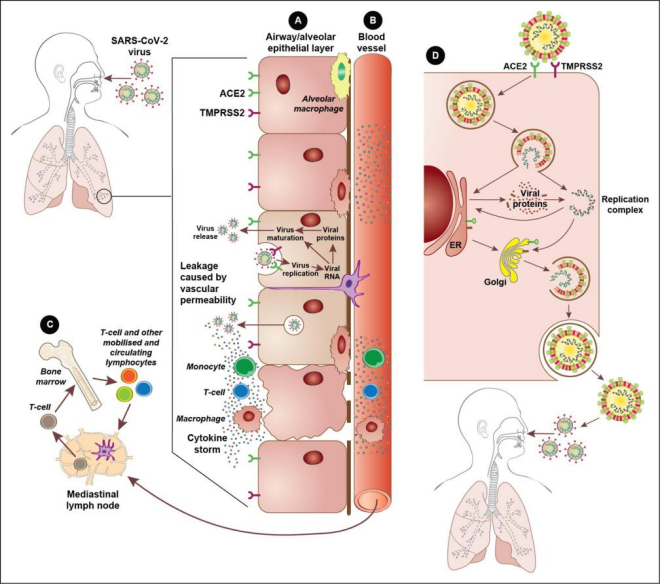
图2 病毒侵入和宿主反应。(A)在肺泡上皮细胞层。肺中的上皮细胞表达血管紧张素转换酶2 (ACE2)受体和跨膜蛋白酶丝氨酸2 (TMPRSS2),允许新型冠状病毒感染。病毒在这些细胞内的复制诱导强烈的免疫反应,吸引单核细胞、T细胞和巨噬细胞,在某些情况下,可能导致细胞因子风暴。(B)在附近的血管内。上皮细胞层产生的细胞因子被释放到供应感染组织的血管中,这导致更多的免疫细胞募集到该区域,进一步驱动破坏性的炎症反应。流行细胞因子也创造了一个全身性炎症环境。(C)适应性免疫反应。流行淋巴细胞携带病毒抗原到淋巴结和骨髓,开始适应性免疫系统过程,从而激活B细胞和后来的抗体。(D) SARS-CoV2宿主复制。新型冠状病毒利用ACE2受体和TMPRSS2进入人体细胞。在宿主细胞内释放病毒RNA后,病毒利用宿主内质网(ER)和高尔基体产生和制造新的病毒颗粒,这些颗粒被释放到细胞外以感染其它细胞和新的宿主。
新型冠状病毒的变异株
大多数病毒突变对病毒感染、复制、逃避宿主免疫和传播的能力影响有限;然而,某些突变可以赋予病毒株竞争优势,并通过自然选择赋予其成为优势毒株的能力。在新型冠状病毒变异株中观察到的许多突变发现于S蛋白的RBD或N-末端结构域内,这改变了S蛋白的三维结构。这些变化不仅可以影响病毒的传播能力,还可以使其更好地逃避免疫反应,例如通过疫苗接种或自然感染引起的中和抗体。
新型冠状病毒已经发生了多次突变,据估计,在流行系统中,病毒以每月1-2次的速度发生核苷酸突变。目前鉴定变异株的方法依赖于基因组测试的使用,如全基因组测序、部分S基因测序或基于核酸扩增的分析。然而,大多数人经历的不同变异株的方面是它们造成的临床症状。某些变异株(如α、δ)会导致严重疾病和死亡的更大风险,而其它毒株(如奥密克戎, O株)更可能诱发较轻的症状。此外,个体症状可能因变异株而异。例如,γ变异株与引起嗅觉丧失和味觉障碍有关,这在Omicron变异株感染中不太常见。展望未来,临床应迅速阐明与新出现的变异株相关的原理和症状,以便公众和卫生保健专业人员能够迅速识别可能的新冠肺炎病例。
自新冠肺炎疫情开始发现令人担忧的变异株以来,世卫组织一直在跟踪和监测新型冠状病毒变异株。截至2022年1月25日,世卫组织报告了五个值得关注的变异株、两个感兴趣的变异株和三个正在监测的变异株(表 1)。在这里,我们报告了比较新型冠状病毒变异株和原始病毒株的研究。主要毒株是2019年底在中国武汉首次出现并在第一波感染中传播到世界各地的病毒株,通常也被称为Wuhan-Hu-1,B.1或野生型毒株。
关注的变异株VOC
Alpha变异株B.1.1.7
B.1.1.7谱系的α新型冠状病毒变异株于2020年9月在英国首次记录,并于2020年12月18日被列为关注变异株。这种变异株包含具有潜在生物效应的S蛋白突变。首先,S蛋白残基501,RBD内的关键接触残基,形成ACE2受体接触区的结合环的一部分,与ACE2受体的Y41残基形成氢键,并稳定ACE2 K353残基。α变异株具有N501Y突变,这增加了RBD与ACE2受体的结合亲和力。接下来,包含在α变异株中的P681H突变位于紧邻682-685弗林蛋白酶切割位点,在S1和S2结构域的界面上。S1/S2弗林切割位点提示进入呼吸道上皮细胞并部分决定了病毒的传播能力,而P681H突变使弗林蛋白酶切割位点的酸性降低,这意味着它被更有效地识别和切割。 α还包含一个D614G突变,位于S1/S2弗林蛋白酶切位点,增加了新型冠状病毒与ACE2受体的结合亲和力并增加了传染性。α变异株中的其它突变增强了病毒逃逸抗体中和的能力,例如S蛋白N-末端结构域中69-70位的两个氨基酸缺失,而其它突变显示出有限的效果或没有效果。2021年2月,发现了B.1.1.7谱系的病毒,增加了S蛋白突变E484K,这可能威胁到疫苗的有效性,因为这种突变增加了对中和疫苗引发的抗体和单克隆抗体的抗性。然而,这种突变的影响有限,包含它的变异株未能占据优势。
世卫组织术语或名称 | 盘古统 |
感兴趣的S蛋白突变 |
首次检测到的样本* |
关注的变异株VOC | |||
Alpha | B.1.1.7 | N501Y、D614G、P681H | 2020年9月,英国 |
Beta | B.1.351 | N501Y、D614G、E484K、K417N、A701V | 2020年5月,南非 |
Gamma | P.1 | N501Y、D614G、E484K、K417T、H655Y | 2020年11月,巴西 |
Delta | B.1.617.2 | L452R、D614G、P681R、T478K | 2020年10月,印度 |
Omicron |
B.1.1.529 | N501Y、D614G、E484A、P681H、K417N、H655Y、A67V、δ69-70、T95I,G142D、 Δ143-145、N211I、Δ212、ins215EPE、G339D、 S371L、S373P、S375F、N440K、G446S、S477N、T478K、Q493R、G496S、Q498R、Y505H、T547K、N679K、N764K、D796Y、N856K、Q954H、N969K、L981F |
2021年11月,南非和博茨瓦纳 |
感兴趣的变异株VOI | |||
Lambda | C.37 | L452Q、D614G、F490S | 2020年12月,秘鲁 |
Mu | B.1.621 | N501Y、D614G、P681H、R346K、E484K | 2021年1月,哥伦比亚 |
受监控的变异株VUM | |||
未分配 | B.1.1.318 | D614G、P681H、E484K | 2021年1月,多个国家 |
未分配 | C.1.2 | N501Y、D614G、E484K、H655Y、N679K、Y449H | 2021年5月,南非 |
未分配 | B.1.640 | N501Y、D614G、P681H、F490R、N394S、R346S、Y449N、137-145del | 2021年9月,多个国家 |
截至2022年1月24日信息正确。*全球首次检测。 | |||
流行病学研究探索了α变异株,一项对来自西班牙马德里20个初级保健中心的27 633份呼吸样本的病例对照研究发现,感染α变异株的患者入住重症监护室的概率是感染原毒株患者的两倍。此外,这种变异株在四个月内成为优势毒株,结果导致疾病负担增加。
与此同时,在法国戛纳,通过对158名新冠肺炎患者的回顾性队列研究确定,与原始毒株相比,α变异株感染与转移到重症监护或死亡的风险高3.8倍。一项大型回顾性队列研究包括共有476 973名参与者,发现在加拿大的第三次新冠肺炎流行期间,91%的感染是由α变异株引起的,住院(调整后的优势比1.57)和死亡(1.52)的风险都高于原型毒株感染。总的来说,与原始毒株相比,α变异株的传播性约高50-70%,住院和死亡风险增加30-60%。
发现α变异株对当前疫苗的效力具有最小的影响,而再次感染的风险与以前的变异株相似。2021年9月3日,欧洲疾病预防和控制中心(ECDC)将α和α+E484K突变变异株从令人担忧的变异株重新分类为降级变异株。
β变异株B.1.351
属于B.1.351谱系的β新型冠状病毒变异株于2020年5月首次在南非被记录。这种变异株包含五个感兴趣的S蛋白突变:N501Y、E484K、D614G、K417N和A701V。像α变异株一样,β变异株包含突变N501Y、E484K和D614G,它们增加ACE2受体结合亲和力,增加毒性,并增强对中和抗体的抗性。 新型冠状病毒蛋白的K417残基与ACE2受体的D30残基相互作用,形成跨越中央接触区的盐桥,尽管K417N突变似乎对ACE2受体结合的影响有限。A701V突变位于弗林蛋白酶切割位点附近,但对传播性或抗体抗性的影响很小。
在一项基因组和流行病学研究中,研究人员得出结论,β新型冠状病毒变异株比以前的变异株具有选择性优势,因为它增加了传播性和免疫逃逸能力,而E484K/N501K突变增强了β变异株的结合亲和力,因此增加了其传播性。一项对22 068名参与者的回顾性队列研究发现,与非相关变异株感染相比,β变异株感染与住院风险增加相关(风险比为2.30)。总的来说,β变异株的传播性增加了约25-50%,与住院死亡风险的可能增加有关,与以前的变异株相比,增强了对抗体中和的抵抗力。
γ变异株P.1
γ变异株属于P1谱系,于2020年11月在从巴西返回日本的旅行者中首次报道,后来在巴西被发现。这种变异株包含以下感兴趣的S蛋白突变:K417T、E484K、N501Y、D614G和H655Y。如上所述,N501Y和D614G突变增加了ACE2受体结合亲和力和病毒的传染性。同时,N501Y、K417N/T和E484K突变三位一体为γ和β变异株所共有,与单独的N501Y突变相比,其传染性和致死性增强,这可能是由于S蛋白与ACE2受体的结合更紧密,这是由于静电作用增加所致。γ变异株还包括H655Y突变,该突变被发现在体外提供了增强的病毒从多种人单克隆抗体中逃逸的能力。
γ变异株与与增加传播性相关,一项研究得出结论,与以前的变异株相比,传播性增加1.7倍至2.4倍。此外,与前一波相比,在巴西由γ变异株引起的感染波与13%的死亡率增加有关,这表明γ变异株比以前的病毒株具有更大的毒性。
一项来自7个欧洲国家的监测研究得出结论,与非变异株相关病例相比,γ变异株与住院(调整比值比2.6)和重症监护(2.2)的风险更高有关。在巴西的马瑙斯,尽管血清阳性率很高,但新冠肺炎病毒的再次出现表明,γ变异株对中和抗体具有中度抵抗力,然而,与包括β变异株在内的其它变异株相比,该变异株对中和抗体的抗性明显较低。
Delta变异株B.1.617.2
来自B.1.617.2谱系的delta变异株于2020年10月在印度首次被记录,并于2021年5月11日被列为值得关注的变异株。感兴趣的S蛋白突变P681R和D614G也位于δ变异株中,并且类似地影响其ACE2受体结合亲和力和传递性。与以前变异株中的E484K突变不同,delta变异株包含E484Q突变,该突变与同样位于RBD内的L452R突变一起,导致与原始毒株或单独的E484K突变相比,对ACE2受体具有显著更高的亲和力。单独的L452R突变导致更强的RBD-ACE2受体结合亲和力和增强的中性抗体逃逸。最后,δ变异株包含T478K突变,当结合时,位于S蛋白和ACE2受体之间的界面上,这增加了S蛋白的静电势并增强了结合亲和力。
delta变异株很快成为主导英国、美国、欧洲和世界各地世界的变异株。delta变异株中存在的突变增强了病毒的传播性,这是由于增加了与ACE2受体的结合亲和力。δ变异株的繁殖数估计比关注的非变异株或感兴趣的非变异株高97%,约为α、β和γ变异株的三倍。这种增加的增殖能力凸显了delta变异株相对于早期变异株的竞争优势,以及它是如何迅速成为全球主导毒株。与α、β和γ变异株相比,δ的快速复制率可能有助于其增加的传播性。在一项包括167例感染的队列研究中,在暴露后的前四天内,可以通过聚合酶链反应检测到delta变异株,而非delta新冠肺炎感染仅在六天后即可检测到。此外,发现感染delta变异株的人比感染其它毒株的人具有明显更高的病毒载量,包括beta变异株。delta变异株也被认为能更好地逃避中和作用,delta变异株的疫苗接种后感染的频率远高于印度的主要毒株,和来自接受了一剂新冠肺炎疫苗的个体的血清样品显示了delta变异株的最小中和作用。
delta变异株也与疾病严重程度的增加有关。在苏格兰,与α变异株感染相比,delta变异株感染与住院风险增加相关(危险比为1.85)。与涉及非相关变异株的感染相比,北美回顾性队列研究显示,delta变异株感染与108%相关,危险比为2.28 (95%可信区间1.56-3.34) 100入院风险增加,入院重症监护风险增加234%,死亡风险增加132%。最后,在印度对6238名感染了delta变异株的个体和3262名感染了原始毒株的个体进行的一项横断面研究中,研究人员发现delta变异株感染的死亡风险几率约为高两倍,而delta变异株与原始毒株相比,变异株毒株还在更大比例的年轻人(0-19岁)中感染和诱发症状。
Omicron变异株B.1.1.529
Omicron变异株属于B.1.1.529谱系,于2021年11月在南非和博茨瓦纳首次发现,之后在多个国家被检测到,并于2021年11月26日被列为令人关注的变异株。这种变异株包含超过30个S蛋白突变位点,其中23个已经被鉴定,包括K417N、T478K、E484A、D614G、H655Y、P681H和N501Y。15个奥密克戎突变点包含在RBD中,提供对ACE2受体具有显著增强的结合亲和力的变异株。此外,Omicron变异株的RBD中的各种单一突变削弱了中性抗体的有效性,包括K417N、N440K、G446S、E484A、Q493K、G496S、G339D、S371L和S375F。
奥密克戎的出现导致了全球范围内的感染激增。来自南非的早期数据表明,由Omicron变异株引起的新冠肺炎感染比例从2021年10月初的3%上升到2021年12月初的98%。与此同时,在2021年12月下旬,在英国、美国和欧洲大部分地区,Omicron变异株感染人数的倍增时间是2到3倍,突出了这种变异株的传播性。Omicron变异株中增强其结合亲和力的突变和逃避中和抗体的能力,可能推动了它的快速传播,因为它的快速复制率,比delta变异株和主要毒株快约70倍。来自苏格兰和南非的研究还发现,奥密克戎变异株的再感染率比以前的变异株高出十倍以上。
Omicron变异株对自然获得的和疫苗诱导的免疫具有广泛但不完全的逃避能力。与delta变异株相比,在用ChAdOx1 nCoV-19(牛津-阿斯利康)或BNT162b2(辉瑞-BioNTech)疫苗接种后,Omicron变异株需要大约10倍增加的抗体滴度来中和。事实上,接受两剂BNT162b2疫苗的个体血清显示,与原始毒株相比,针对Omicron变异株的中和抗体滴度降低了25倍以上。然而,T细胞对Omicron变异株的反应可以保持完整。一项预印本研究的数据表明,70-80%的针对S蛋白的T细胞反应在接种疫苗或先前感染的个体中得以维持,而T细胞与Omicron变异株的交叉反应的程度与δ和β变异株相似。此外,来自Pfizer-BioNtech的数据显示,在两剂疫苗后,CD8 T细胞识别的Omicron变异株S蛋白中80%的表位不受变异株突变的影响。因此,由疫苗接种或先前感染诱导的T细胞反应可以提供对严重疾病的一些保护。
最近的现实世界的证据表明Omicron变异株感染的严重程度比以前的变异株要轻。在南非的一项早期分析中,Omicron变异株感染的住院风险(校正比值比0.2)低于非Omicron变异株感染,而Omicron变异株感染的个体比delta感染的个体具有较低的严重疾病风险(0.3)。2021年12月在英格兰,发现Omicron变异株感染比delta感染导致住院或急诊的风险大大降低。Omicron变异株引起的疾病严重程度的降低可能是由于其在肺组织中复制能力的降低,发现其在肺组织中的复制能力比delta变异株低10倍以上。相应地,Omicron变异株的S蛋白切割ACE2受体和进入肺器官样细胞的效率较低,并且比δ变异株的S蛋白更不能够引起肺细胞之间的融合,这在重度新冠肺炎中是常见的。肺部复制的减少和T细胞反应的保持可能有助于由Omicron变异株引起的较轻的疾病。
最初的Omicron变异株被称为BA.1,这是由于在流行中检测到该变异株的几个亚系。虽然BA.1的出现恰逢世界范围内的新冠肺炎感染浪潮,因为它比以前的变异株具有更高的传播性和更高的再感染风险,亚系BA.2和BA.3也在流行,BA.2现在负责越来越多的报告病例。当前数据仍然有限,英国卫生安全局报告称,BA.2与BA.1相比具有增加的增长率,尽管该报告没有发现任何证据表明Omicron变异株的两个亚系之间的疫苗有效性存在差异。实上,新冠肺炎传输的REACT-1研究得出结论,BA.2与BA.1相比,具有0.4的日增长率附加优势,然而,与BA.1相比,BA.2感染的住院风险似乎并不更高。在可预见的未来,需要对Omicron变异株的新兴亚系进行监控和报告。
尽管奥密克戎变异株似乎表现为轻度疾病,但高感染人数仍可能导致易受该病毒感染的个体的高住院率和死亡率。然而,奥密克戎的病例数可能开始达到峰值。在南非,据报告,截至2021年12月25日的一周,与前一周相比,每周新冠肺炎感染人数下降了29.7%,奥密克戎浪潮据说已经过去。令人担忧的是,全球病例数继续快速上升许多国家将继续感受到奥密克戎感染浪潮带来的压力。
感兴趣的变异株VOI
Lambda变异株C.37
C.37谱系的lambda变异株于2020年12月在秘鲁首次被记录,并于2021年6月14日被指定为感兴趣的变异株。该变异株包含S蛋白突变D614G、L452Q和F490S。位于RBD内的L452Q突变增强了与ACE2受体的结合亲和力,并增加了λ变异株的传染性,而L452Q和F490S一起,增加变异株对疫苗的抗性引发了抗体中和。此外,F490S被鉴定为高风险突变,用于增强逃避中和的能力。
λ变异株的感染性可能高于α、γ和其它含D614G的变异株,这表明λ可以更快更有效地传播。此外,与原始新型冠状病毒相比,发现λ变异株的抗体中和作用降低了3.05倍,高于γ(2.33倍)和α(2.03倍)变异株的抗体中和作用。然而,来自预印本研究的发现表明,lambda变异株可以被单克隆抗体中和,并且目前的疫苗对这种变异株具有保护作用。
Mu变异株B.1.621
来自B.1.621谱系的mu变异株在2021年8月30日被指定为感兴趣的变异株之前,于2021年1月在哥伦比亚首次被记录。这种变异株含有S蛋白突变E484K、N501Y、D614G和P681H。Mu还包含位于RBD内的S蛋白突变R346K,其可诱导大的结合自由能变化,破坏抗体与S蛋白的结合,并增强变异株逃避中和的能力。如前所述,E484K、N501Y、D614G和P681H突变已被证明可增加传播性和中和逃逸,表明mu变异株可能比原始毒株更具传染性。
尽管λ和μ变异株已被δ和奥密克戎变异株击败,但仍需密切监测和研究这些感兴趣的变异株的发展和传播,以了解它们的致病性、传播性和毒力。
受监控的变异株VUM
截至2022年1月25日,世卫组织在监控下列出了三种变异株3 (表 1).
疫苗
新冠肺炎疫情促使各国迅速寻找安全有效的新型冠状病毒疫苗。与以前的疫苗开发相一致,包括SARS-CoV和MERS-CoV,S蛋白是新冠肺炎疫苗开发的关键目标。截至2022年1月24日,197个国家正在使用33种经批准的疫苗,其中10种疫苗被批准在世卫组织紧急使用。截至2022年1月25日,194种疫苗处于临床前开发阶段,140种处于临床开发阶段。许多研究探索了已批准疫苗的有效性;然而,据报道,疫苗的有效性差异很大。这种可变性可能是由于研究中的几个因素,包括研究的国家、日期和人口规模,以及在研究期间传播的新型冠状病毒变异株。这些因素,以及如何报告有效性,意味着很难比较疫苗和完全理解每种疫苗的有效性。在这里,我们回顾了世界各地使用的新冠肺炎疫苗。
BNT162b2(辉瑞生物技术公司)
BNT162b2疫苗(Comirnaty)是一种脂质纳米颗粒配方、核苷修饰的mRNA疫苗,编码一种修饰的新型冠状病毒蛋白,由辉瑞(美国纽约州)和BioNTech(德国美因茨)合作开发。该疫苗于2020年12月31日被世卫组织列为紧急使用,并且截至2022年1月24日,已被批准在136个国家使用。
在BNT162b2疫苗接种后,与对照组相比,观察到基于辅助性T细胞1 (Th1)的反应以及肿瘤坏死因子、干扰素γ和白细胞介素2水平的升高。第二次接种后7-14天发现最高中和滴度,而那些以前感染过新冠肺炎病毒的个体在接种两剂疫苗后,与以前未感染的个体相比,抗体结合增加了4倍,中和滴度增加了18倍。BNT162b疫苗耐受性良好,反应原性有限。尽管注射部位的轻度或中度疼痛是最常见的疫苗接种反应,但仍有注射部位发红和肿胀的报告。接种BNT162b2疫苗后,疲劳、肌肉疼痛、头痛和寒战是其它常见的报告症状。已发现第二剂BNT162b后的全身反应率比第一剂后高1.7至2倍,这可能暗示了免疫增强作用。这种疫苗的许多安全性报告没有描述严重的不良事件,但是一项对884 828对个体进行的大型研究发现,BNT162b2与心肌炎风险增加、淋巴结病、阑尾炎和带状疱疹感染有关。虽然罕见,但在接种BNT162b2疫苗后也有过敏或过敏反应的报告。这在线补充表概述疫苗有效性的临床试验和真实世界数据。
ChAdOx1 nCoV-19(牛津-阿斯利康)
ChAdOx1 nCoV-19疫苗(AZD1222,Vaxzevria)是一种黑猩猩腺病毒ChAdOx1的非复制载体,经修饰编码新型冠状病毒S蛋白。这种疫苗由牛津大学和阿斯利康大学(英国剑桥)合作开发,于2021年2月16日被世卫组织列入紧急使用名单。截至2022年1月24日,已有137个国家批准使用。世卫组织已批准该疫苗的两个版本(AZD1222和Covishield)的紧急使用列表,以便将Covishield用作其全球COVAX计划的一部分,该疫苗由印度和阿斯利康-SKBio(大韩民国)的血清研究所生产。
ChAdOx1 nCoV-19疫苗接种后,可以看到大量的抗体产生(主要是IgG1和IgG3亚类),以及与Th1细胞反应有关的干扰素和肿瘤坏死因子表达增加。一剂已显示ChAdOx1 nCoV-19疫苗在91%的接种者中产生中和抗体反应,而第二剂疫苗导致100%的接种者产生中和抗体。轻度和中度瘙痒、疼痛、发红、肿胀、触痛和发热是常见的局部反应,而寒战、疲劳、发热、头痛、肌肉疼痛和恶心是接种疫苗后常见的全身反应。接种疫苗后还报告了罕见的症状,包括严重的胸痛、鼻出血和过敏反应。这在线提供-心理表概述疫苗有效性的临床试验和真实世界数据。
Ad26.COV.2.S(强生公司)
Ad26.COV.2.S疫苗是一种非复制型腺病毒载体,经修饰后含有融合前稳定构象的新型冠状病毒S蛋白,只需一剂。该载体是由强生药公司Johnson & Johnson (New Brunswick,NJ,USA)从重组人腺病毒26型开发的,并于2021年3月12日被世卫组织列为紧急使用。截至2022年1月24日,Ad26.COV.2.S已获准在106个国家使用。
Ad26.COV.2.S疫苗诱导多种抗体亚类的产生,如免疫球蛋白G、M和A,并促进几种非中和抗体反应,包括CD4和CD8 Th1细胞的活化以及干扰素、白细胞介素2和肿瘤坏死因子的产生,尽管由疫苗诱导的中和抗体应答相对于新型冠状病毒变异株有所降低,但已经发现非中和抗体和T细胞应答相对于相关变异株有所保留,先前的新冠肺炎感染显著增加了S蛋白结合抗体、抗体依赖性细胞毒性和针对相关变异株(包括β和δ变异株)的中和抗体的水平。Ad26.COV.2.S安全且耐受性良好。在一项大型临床试验中,19 630名参与者接受了Ad26.COV.2.S和19 691接受安慰剂,头痛、疲劳和肌痛是最常见的全身反应,而注射部位的疼痛是接种疫苗后最常见的局部反应。和其它疫苗一样,Ad26.COV.2.S与严重的不良事件有关,如过敏反应和脑静脉窦血栓形成;然而,这些事件很少。这在线补充表概述疫苗有效性的临床试验和真实世界数据。
mRNA-1273(Moderna))
由Moderna(美国马萨诸塞州)开发的mRNA-1273疫苗(Spikevax)是一种脂质纳米粒包裹的mRNA疫苗,表达融合前稳定的新型冠状病毒S蛋白。该疫苗于2021年4月30日获得世卫组织批准紧急使用上市。截至2022年1月24日,已在85个国家批准使用。
mRNA-1273疫苗引发强烈的CD4 Th1细胞反应,肿瘤坏死因子、干扰素和白细胞介素2的表达在接种后增加,虽然中和抗体的滴度已经显示增加到直到第二次接种疫苗后约28天,并在此后一直保持高水平。疲劳、肌肉疼痛、头痛、寒战、关节痛和注射部位的疼痛/反应是由mRNA-1273疫苗引起的常见副作用,同时经常避免严重的副作用。接种mRNA-1273疫苗后,包括过敏反应和过敏反应在内的严重不良事件很少见,但并非不可想象。这补充表概述疫苗有效性的临床试验和真实世界数据。
世卫组织列入紧急使用的其它新冠肺炎疫苗
除了上述新冠肺炎疫苗,世卫组织还批准了其它五种疫苗的紧急使用。首先,国药BBIBP-CorV新冠肺炎疫苗(Covilo)由中国生物技术集团的子公司北京生物制品研究所开发,并于2021年5月7日获得世卫组织批准紧急使用。该疫苗由SARS-CoV-2,19nCoV-CDC-Tan-HB02株制成,在Vero细胞中产生,用β丙内酯灭活,然后纯化后用氢氧化铝吸附。
随后,由北京科兴生物技术有限公司(中国北京)开发的冠状病毒疫苗于2021年6月1日上市,供世卫组织应急使用。与BBIBP-CorV疫苗一样,这种疫苗是基于Vero细胞的氢氧化铝佐剂β丙内酯灭活疫苗,但它是基于新型冠状病毒CZ02株。Covaxin (BBV152)是由Bharat Biotech International(India)开发的全病毒灭活新型冠状病毒疫苗配方,该疫苗于2021年11月3日获得世卫组织批准列入紧急使用清单。
最后,Covovax及其Nuvaxovid (NVX-CoV2372)都是由Novavax(美国MD公司)和流行病预防创新联盟(挪威奥斯陆)开发的,并分别于2021年12月17日和21日被世卫组织列入紧急使用名单。这两种疫苗都是用相同的技术生产的,由一种重组的新型冠状病毒S蛋白纳米颗粒和佐剂基质M共同组成。这些疫苗产生的免疫反应与已经讨论过的相似。评估这些疫苗效力的研究概述见在线补充表格。
其它批准的新冠肺炎疫苗
除了世卫组织紧急使用的疫苗外,世界各地也有疫苗被开发、测试和批准用于预防新冠肺炎感染。截至2022年1月24日,包括上述疫苗在内的33种疫苗已在至少一个国家获得批准。其余23种批准的疫苗概述于表 2。
表2世卫组织批准的紧急使用疫苗的疫苗疗效总结
疫苗和疫苗类型 | 推荐剂量和用法 | 疫苗效力中位数(范围)
| ||
疫苗效果 | 一剂 | 二剂 | ||
Pfizer/BioNtech (BNT162b2)-mRNA | 2剂(30 μg、0.3ml/剂),肌肉注射,三角肌,推荐间隔21-28天 | 抗感染 | 51% (-72-91.7%) | 91.15%(25.6%-98.1%) |
抗感染-青少年 | 91.1% | 99.55%(92%-100%) | ||
抗感染-Alpha | 59% (47.5%-66%) | 87.5% (67%-97.4%) | ||
抗感染-Beta | 60% | 77% (49%-97.4%) | ||
抗感染-Gamma | 60% | 77% (61%-84%) | ||
抗感染-Delta | 56.5% (35.6%-65.5%) | 80.5% (52.4%-88%) | ||
预防住院 | 74% (35%-97%) | 94.8% (85%-99%) | ||
预防住院-Alpha | 81.5% (80%-83%) | 95% | ||
预防住院-Delta | 86% (78%-94%) | 96% | ||
预防严重感染/进ICU 抗感染
| 69.65% (62%-77.3%) | 97.3% (86%-99.2%) | ||
死亡 | 76% (43.95%-96.3%) | 96.72% (91.3-98.6) | ||
Oxford University/ AstraZeneca (AZD1222)-非复制腺病毒载体 (ChAdOx1). | 2剂(0.5 mL/剂),肌肉注射(三角肌),推荐间隔8至12周。 | 抗感染 | 50% (15%-64%) | 62.9% (-74.2-91.1%) |
抗感染-Alpha | 63% (48.7%-64%) | 73% (70.4%-79%) | ||
抗感染-Delta | 46% (30%-67%) | 67% (60%-71%) | ||
预防住院 | 79.5% (43%-97%) | 90% (69.6%-100%) | ||
预防严重感染/进ICU 抗感染
| 54% (53%-62%) | 93% (69.2%-100%) | ||
预防死亡 | 86.5% (49.3%-99.2%) | 93% (72.1%-99.8%) | ||
Johnson & Johnson (Ad26.COV2.S)- 重组,复制缺陷型腺病毒26 (Ad26) | 肌肉注射一剂(0.5 mL)(三角肌)。 | 抗感染 | 74.2% (27.4%-91%) | NA |
预防住院 | 83.1% (33.5%-95.7%) | NA | ||
预防严重感染/进ICU 抗感染
| 81.05% (56%-92.5%) | NA | ||
预防死亡 | 69.7% (48.9%-90.5%) | NA | ||
Moderna (mRNA-1273)-mRNA | 肌肉注射两剂(100μg,0.5 mL/剂)(三角肌),推荐间隔28天。 | 抗感染 | 81.7% (45.8%-95%) | 86.9% (52.5%-98.6%) |
抗感染-Alpha | 82.3% (0%-94%) | 95% (74.7%-99.2%) | ||
抗感染-Beta | 47.9% (0%-77%) | 95.3% (94.2%-96.4%) | ||
抗感染-Delta | 76% (72%-79.7%) | 83% (50.6%-86.7%) | ||
预防住院 | 89% (79%-96%) | 96.2% (91.6%-97.3%) | ||
预防严重感染/进ICU 抗感染
| 44.5% (0%-92.1%) | 98.2% (78.6%-100%) | ||
预防死亡 | 44.5% (0%-92.1%) | 100% (97.9%-100%) | ||
北京所BBIBP-CorV-铝佐剂全病毒灭活疫苗 | 两剂(0.5 mL)肌肉注射(三角肌),建议间隔3周。 | 抗感染 | 14.1% (13.8%-15.3%) | 56.85% (45%-78.1%) |
预防住院 | −20% | 72% (44.5%-79.8%) | ||
预防严重感染/进ICU 抗感染
| 8.4% (3.7%-100%) | 92.2% (69.5%-100%) | ||
预防死亡 | 27.9% (25.5%-45.2%) | 92.25% (63%-97.1%) | ||
北京科兴-CoronaVac-铝佐剂全病毒灭活疫苗 | 两剂(0.5 mL)肌肉注射(三角肌),建议间隔2-4周 | 抗感染 | 46.4 (-0.8-94%) | 49.9% (24.7%-83.5%) |
预防住院 | 21.75% (6.5%-40.3%) | 72.6% (39.1%-100%) | ||
预防严重感染/进ICU 抗感染
| 45.3% (28.1%-67.74%) | 85.39% (58.1%- 100%) | ||
预防死亡 | 66.15% (13.1%-99.3%) | 61.2% (48.9%-86.7%) | ||
Bharat Biotech-Covaxin-全病毒灭活疫苗 | 两剂(0.5 mL)肌肉注射(三角肌),建议间隔28天。 | 抗感染 | 27.5% (-1-53%) | 68.3% (27%-93%) |
预防住院 | 59.5% (43%-76%) | 85.5% (83-88) | ||
预防严重感染/进ICU 抗感染
| 62% | 93.2% (93%-93.4%) | ||
Novavax-NVX-CoV2373 (Nuvaxovid) 或印度血清研究所-COVOVAX (Novavax配方-重组SARS-CoV-2S蛋白纳米颗粒与M佐剂 | 两剂(0.5 mL)肌肉注射(三角肌),建议间隔3-4周 | 抗感染 | NA | 89.3% (49.4%-96.4%) |
该表报告了在线补充表中更详细列出的研究中疫苗有效性值的中位数(和范围)。无论研究人群的大小、研究人群的年龄或接种疫苗的时间如何,都包括了平均值,然而,这些细节可以在在线补充表2中找到。
免疫力下降和加强接种
在整个新冠肺炎疫情,新出现的变异株已经威胁到疫苗的有效性。与此同时,接种后免疫力下降对疫苗保持有效的时间提出了质疑,并强调了加强接种的重要性。事实上,疫苗接种后对新型冠状病毒的保护作用随着时间的推移而降低,无论是从抗体滴度和疫苗效力角度。然而,细胞反应,如T细胞免疫,可以持续更长的时间。随着新冠肺炎疫苗接种后对新型冠状病毒的保护作用逐渐丧失,许多国家正在推出旨在提高免疫水平的加强计划。
自从加强计划开始以来,有证据表明加强疫苗剂量可以增强抗体和细胞免疫回应已经累积。接种第三剂疫苗后,中和抗体滴度明显增加,并且在某些情况下,达到比最初两次剂量后更高的水平。此外,还发现加强剂可增加针对β、γ、δ和ω变异株的中性抗体滴度。第三次注射后,T细胞反应也增强了。 总的来说,用加强接种的疫苗增强中和抗体和细胞反应可能比依赖于通过初级方案建立的免疫力提供更高水平的保护。
已经发现,加强免疫接种后,观察到的抗体和细胞反应对SAR-CoV-2感染和严重疾病的保护水平增加。2021年7月30日,以色列成为第一个向某些群体提供第三剂BNT162b2的国家。随后,几项观察性研究表明,接受第三剂疫苗的人比接受两剂疫苗的人感染新型冠状病毒或患有严重疾病的可能性明显更低。在60岁或以上的个体中,一项观察性研究显示,接受加强剂治疗的组中严重新冠肺炎和死亡率分别比未接受加强剂治疗的组低17.9和14.7倍。加强接种的新冠肺炎疫苗已被证明能有效对抗delta变异株病毒的感染以及在较小程度上的变异株,尽管这些变异株隐藏着许多突变。总的来说,越来越多的证据表明新冠肺炎疫苗加强接种的益处;因此,预计加强方案将继续在全球推广。根据目前的证据,美国疾病控制和预防中心建议,初始方案后接受加强剂的时间间隔分别为5个月(BNT162b2),mRNA-1273(6个月),Ad26.COV2.S(2个月)。随着疫情的进展和新变异株的出现,可能需要开发变异株特异性疫苗,临床前研究将证明其有效性和制药公司,如辉瑞公司,推进变异株特异性疫苗的开发。政策制定者还应该考虑未来何时给予疫苗加强剂,以及谁将长期接受加强接种。
新兴疗法
随着对这种病毒了解的加深,针对新冠肺炎的治疗策略也逐渐形成。超过2000个正在进行的试验目前正在评估新冠肺炎的某些治疗策略。最近,包括molnupiravir (Lagevrio)和nirmatrevir/ritonavir(Paxlovid)在内的抗病毒药物已在英国、美国和欧盟获得批准用于在特定风险群体中治疗新冠肺炎。类似地,在英国,单克隆抗体疗法sotrovimab (Xevudy)最近被批准用于治疗某些新冠肺炎患者。这些药物已被证明可有效防止易受严重新冠肺炎感染的个体出现不良临床结果,包括死亡。其它药物治疗,如janus激酶抑制剂、皮质类固醇和消炎药,有相反的证据支持其使用;因此,某些治疗和管理指南建议或反对使用特定药物,这将在下面讨论。
指导方针
新冠肺炎的治疗和管理是一个不断发展的话题;然而,健康作者已经出版并继续更新治疗新冠肺炎的指南和建议。关于新冠肺炎和治疗的世卫组织生活指南定期更新,最新版本(2022年1月14日发布)包含14项关于新冠肺炎治疗的建议。英国国家健康与护理卓越研究所药品和保健品管理局提供新冠肺炎治疗的最新指南,在欧洲,ECDC定期发布几个指南,提供一系列新冠肺炎相关主题的建议。美国国立卫生研究院疾病控制和预防中心提供新冠肺炎治疗和管理的指导,疾病控制和预防中心为特定群体如雇主、学校、卫生部门和政府提供指导。
对未来的考虑
新型传染病和大流行是自然界不可预测但不可避免的一面;因此,我们应该从过去的大流行中吸取教训,为未来的大流行做准备。首先,新冠肺炎疫情突出并放大了社会中现存的不平等现象,黑人种族、社会弱势和失业是新冠肺炎感染的危险因素,那些经济上最贫困的群体尤其脆弱。这些不平等需要解决,以便我们为未来类似情况做好更好的准备。
接下来,要通过疫情,我们应该与病原体赛跑,而不是相互竞争。当考虑到寻求个人防护装备的国家所面临的问题时,世界范围内的疫苗不平等,发达国家通常更有能力购买这些商品。世卫组织的COVAX方案等举措对于保护最弱势群体和减少疾病的全球传播至关重要。2021年10月,英国政府发布了一份出版物,概述了为减少新冠肺炎疫情的影响而实施的政策失败的地方,以及从这些失败中吸取的教训。该出版物随后提出了关于如何加强疫情防备、封锁和社会隔离措施、检测和接触者追踪、社会关怀和疫苗的结论和建议。在英国、美国和欧洲大部分国家,新冠肺炎死亡率一直很高,需要采取措施,吸取教训,以便为下一个疫情做好更好的准备。改善疫情反应的责任在于决策者、医学/科学界和公众,最终将需要一种合作的方法。
然而,对新冠肺炎疫情反应的某些方面是一个胜利。一个重大的胜利是疫苗的快速发展和推广,这些条款仍然有效。对受感染个体进行快速检测和隔离也很重要,至少可以阻断病毒的传播,特别是考虑到无症状的个体可能会助长病毒的传播。此外,各国之间迅速识别和分享新型冠状病毒变异株的知识应该受到欢迎。可以从新冠肺炎被控制的国家吸取教训。总的来说,我们可以从新冠肺炎疫情中学到很多东西,当我们从这场危机中走出来的时候,审视哪些政策失败了,哪些政策成功了,这是当务之急。
结论
新冠肺炎病毒仍然流行并威胁着生命。尽管疫苗的推广取得了成功,但实现高全球疫苗接种覆盖率并确保所有卫生保健系统有能力应对季节性浪潮是至关重要的。随着奥密克戎变异株的高度流行,我们必须继续学习,开发治疗方法,并对新的变异株保持警惕。在这里,我们提供了新型冠状病毒的概述,包括病毒变异株所携带的突变,以及这些突变如何影响其传染性和毒力。我们还讨论了世界各地已经开发和使用的疫苗,并提供了支持加强接种推广的证据。随着新的突变出现,未来的重点应放在继续疫苗接种规划和开发变异株特异性疫苗上。这一策略,加上我们对新型冠状病毒的了解以及哪种疗法最能成功治疗新冠肺炎病毒感染,将最终带来有利的结果。
来源:Young M, Crook H, Scott J, et alCovid-19: virology, variants, and vaccinesBMJ Medicine 2022;1:e000040. doi: 10.1136/bmjmed-2021-000040
https://blog.sciencenet.cn/blog-55647-1343654.html
上一篇:211 是时候修改世卫组织严重狂犬病病毒暴露分级了——IV级暴露?
下一篇:213 人源狂犬病单抗体混合制剂可广泛中和北美狂犬病病毒变异株 ——人源单抗是狂犬病暴露后预防的有希望的候选药物